Introduction
La santé cardiométabolique — englobant les maladies cardiovasculaires, l’hypertension, le diabète de type 2 et l’obésité — est traditionnellement abordée sous l’angle des comportements de santé : alimentation, activité physique, sommeil. Or manger, dormir , s’activer à n’importe quel moment de la journée touche ce que l’on appelle la santé circadienne, c’est-à-dire le bon alignement des rythmes biologiques sur le cycle lumière/obscurité. Celle -ci apparaît aujourd’hui comme un déterminant central de la santé. La déclaration scientifique publiée par l’American Heart Association (AHA) en 2025 souligne que la désynchronisation de l’horloge biologique constitue un facteur de risque majeur et modifiable des troubles cardiométaboliques.
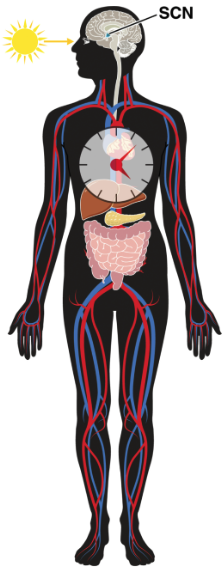
1. Le système circadien : un chef d’orchestre physiologique
Le système circadien régule les cycles d’environ 24 heures de la plupart des fonctions physiologiques : pression artérielle, sécrétion hormonale, température corporelle, métabolisme énergétique.
Son centre, situé dans le noyau suprachiasmatique de l’hypothalamus, reçoit les signaux lumineux via la rétine et synchronise les horloges périphériques présentes dans chaque organe — y compris le cœur, le foie et les tissus métaboliques.
Lorsque ces horloges internes se désalignent entre elles ou avec l’environnement (travail posté, jet lag, horaires irréguliers de sommeil ou de repas), l’équilibre homéostatique est compromis. Cette désynchronisation favorise une cascade de dérèglements hormonaux et métaboliques responsables de pathologies chroniques.
2. Les synchroniseurs de l’horloge biologique
Quatre synchroniseurs principaux — ou zeitgebers — modulent la rythmicité circadienne :
a. La lumière
C’est le synchroniseur le plus puissant.
- La lumière du matin avance la phase circadienne et favorise l’éveil, la vigilance et la régulation du métabolisme.
- La lumière artificielle du soir, notamment bleue (écrans, LED), retarde la sécrétion de mélatonine et désorganise le rythme veille-sommeil.
Une exposition suffisante à la lumière naturelle le matin et une réduction des sources lumineuses le soir constituent donc des interventions simples mais puissantes.
b. Le sommeil
Le sommeil régulier agit à la fois comme reflet et stabilisateur de l’horloge interne.
Les variations quotidiennes d’heure de coucher et de lever , avec une irrégularité du sommeil, sont associées à un risque accru d’obésité, de diabète et de maladies cardiovasculaires.
Pour la santé, la régularité horaire du sommeil est donc aussi essentielle que sa durée ou sa qualité.
c. Le moment des repas
La chrononutrition démontre que le moment des apports alimentaires influence la glycémie, la sensibilité à l’insuline et la dépense énergétique.
Manger tard le soir ou étaler les prises alimentaires sur plus de 15 heures par jour perturbe la synchronisation des horloges périphériques.
À l’inverse, une fenêtre alimentaire limitée à 8–10 heures, principalement diurne (time-restricted eating), améliore le métabolisme du glucose, la pression artérielle et le poids corporel.
d. L’activité physique
L’exercice agit comme un zeitgeber secondaire.
Selon son horaire, il peut avancer ou retarder la phase circadienne.
Les exercices matinaux favorisent souvent l’alignement des rythmes biologiques chez les chronotypes tardifs, tandis que les séances de fin d’après-midi améliorent parfois la performance et la tolérance au glucose.
L’activité physique régulière, quel que soit le moment, renforce la robustesse circadienne.
3. Désynchronisation circadienne et maladies cardiométaboliques
Obésité
Les horaires irréguliers de sommeil et de repas, le travail posté et l’exposition nocturne à la lumière sont corrélés à une augmentation du tour de taille, du poids et du risque d’obésité.
Les mécanismes incluent une altération de la leptine et de la ghréline, une augmentation de la faim nocturne et une baisse de la dépense énergétique.
Diabète de type 2
Les perturbations circadiennes modifient la sensibilité à l’insuline et le métabolisme du glucose.
Une variabilité quotidienne du sommeil ou des repas augmente le risque de diabète indépendamment des autres facteurs de risque.
Les études montrent qu’un premier repas avant 8h du matin et un dernier avant 20h réduisent significativement l’incidence du diabète.
Hypertension
La pression artérielle suit une rythmicité circadienne : hausse matinale et baisse nocturne (dipping).
Les individus présentant un profil nondipping ont un risque cardiovasculaire plus élevé.
Le travail de nuit, la privation de sommeil ou un mauvais alignement circadien augmentent la pression artérielle et la rigidité vasculaire.
Maladies cardiovasculaires
Les travailleurs de nuit présentent une augmentation moyenne de 17 % du risque de maladie cardiovasculaire et de 20 % de mortalité cardiovasculaire.
Des rythmes veille-activité réguliers sont associés à une réduction du risque d’événements cardiovasculaires.
L’exposition à la lumière artificielle nocturne — notamment en milieu urbain dense — accroît le risque d’accident vasculaire cérébral et de coronaropathie.
4. Vers une médecine circadienne
La médecine circadienne vise à adapter la prévention et les traitements à la rythmicité biologique du patient.
a. Approches comportementales
- Sommeil régulier : heures fixes de coucher et de lever, même le week-end.
- Lumière : exposition matinale et réduction de la lumière bleue le soir.
- Repas : fenêtre alimentaire diurne restreinte, éviter les repas nocturnes.
- Exercice : activité physique quotidienne, idéalement aux heures de vigilance maximale.
b. Approches thérapeutiques
- Chronothérapie : ajuster l’heure de prise des traitements (ex. antihypertenseurs) selon le profil circadien.
- Supplémentation en mélatonine : utile pour certains troubles du rythme veille-sommeil, mais ses effets métaboliques doivent être prudents chez les diabétiques.
- Environnements lumineux adaptés : notamment en milieu hospitalier, pour restaurer les cycles jour/nuit des patients.
5. Santé circadienne et équité en santé
Les populations exposées à des conditions socio-économiques précaires cumulent les risques de désynchronisation : travail de nuit, pollution lumineuse, alimentation irrégulière.
L’AHA insiste sur la nécessité d’interventions collectives : aménagement des horaires de travail, éducation au rythme veille-sommeil, régulation de l’éclairage urbain et promotion d’horaires scolaires adaptés.
Conclusion
La santé circadienne est un pilier méconnu de la santé cardiométabolique.
Elle intègre les interactions complexes entre lumière, sommeil, nutrition et activité physique.
La reconnaissance clinique de ces rythmes ouvre la voie à une prévention personnalisée, fondée sur le quand autant que sur le quoi et le combien.
Promouvoir des rythmes réguliers, alignés sur le cycle naturel jour/nuit, constitue un objectif de santé publique à part entière.